对于“尿毒症”患者而言,身体里的“清洁工”——肾脏受累损伤,几乎无法再工作。肾脏一旦“停工”,身体里的代谢废物和多余水分排不出去,就会开始出现浮肿、恶心、乏力、吃不下饭等一系列难受症状,且非常危险。这时候,就需要请一位“体外清洁工”——血液透析来帮忙。
透析机像个体外的“人工肾脏”,治疗时把血液引出来,在机器里过滤掉毒素和多余水分,再把干净的血液输回体内。
那么,一个关键的问题来了,血液要怎么安全、顺畅地流出身体,洗完后再流回去呢?
这就需要一个专属的连接通道——“血管通路”,也被医护人员和患者们亲切地称为透析患者的“生命线”。

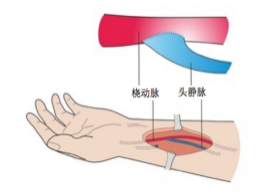
血管通路是连接身体与透析机之间的一条专属生命通道。它就像一座精心搭建的桥梁,每次治疗时,血液通过它离开,净化后再通过它回到身体内。

透析治疗不是一次两次的临时治疗,而是每周需要进行2-3次的长期工程。每次治疗都需要快速引出大量的血液。如果像普通打点滴那样,每次都找手上的小血管扎针,不仅血流量不够,而且血管很快就会千疮百孔,形成疤痕、堵塞,最终无法使用。因此,我们必须为透析建造一条血流量充足、安全、好用的血管通路。
那么,面对“临时管””长期管”“自体内瘘”“人造血管”这些“血管通路”的专有名词,很多患者感到困惑——我该选哪一种?什么时候该准备?

血液透析通路根据使用时间和目的,分为临时通路和长期通路,它们的角色截然不同。
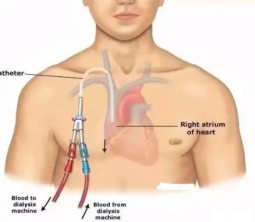
主要指临时性中心静脉导管。当患者因急性肾衰竭、药物中毒或慢性肾衰竭急性加重等急需立即透析,但没有预先建立的长期通路时才使用。
医生通常在颈部或大腿根部的大静脉快速置入一根导管,即可开始治疗。优点是能快速建立,解燃眉之急。
但作为异物长期留置,其感染、堵塞风险较高,且生活不便,故仅为短期过渡方案,一般留置时间建议不超过4周。
当被明确诊断需要长期维持性透析时(通常预计透析时间超过3个月),就必须建立长期通路(长期管、内瘘)。它更安全、更稳定,感染风险更小,是保障长期透析质量的基石。
国内外《肾病指南》均给出明确建议:当慢性肾脏病进展至4-5期,预计6个月至1年内可能需要开始透析时,就建议启动长期通路的评估与建立规划。
简单来说,有备无患。非必要,不要等到必须透析的那一天才仓促行动。

长期通路主要有三种:自体内瘘,人造血管内瘘,长期管。下表清晰地展示了它们的关键区别,帮助你理解医生的推荐逻辑。
通路 | 自体动静脉内瘘(AVF) | 人造血管内瘘(AVG) | 带隧道中心静脉导管(长期管) |
图示 |
|
|
|
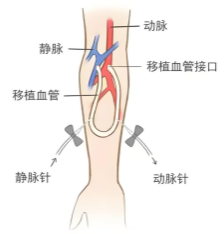
手术方式 | 将手腕附近的动脉和静脉直接吻合,使静脉在动脉血流冲击下“锻炼”粗壮。 | 用一段人工合成血管,在动脉和静脉之间搭一座“桥”。 | 将一根较长的柔软导管,经皮下隧道埋置于颈部或大腿的大静脉中。 |
优点 | 最理想:使用寿命最长、感染风险最低、并发症最少、费用最低、生活质量高。 | 成熟快,不挑血管:对自身血管条件要求较低。 | 即插即用:无需等待成熟;透析时无穿刺痛。 |
缺点 | 需要等待:一般术后需6-8周以上成熟才能使用;部分患者血管条件太差无法建立。 | 长期通畅率较低;易形成血栓;感染风险高于自体内瘘;费用高昂;可能出现血清肿。 | 并发症多:长期感染、血栓、中心静脉狭窄闭塞风险高;影响洗澡;一段时间后可能需要更换。 |
适用人群 | 绝大多数自身血管条件允许的患者。 | 自身血管条件差(如多次输液、糖尿病血管病变、女性纤细血管)无法建立自体内瘘者。 | 临时通路过渡期;所有内瘘均失败;心功能极差无法耐受内瘘;预期寿命有限。 |
图片来源于网络

提前建立自体内瘘,是保障透析生活质量的最重要决策之一。
自体内瘘不是“即做即用”的。手术后,一般静脉需要6-8周在动脉血流的冲击下,才能长得足够强壮(管壁增厚、管腔扩张)以供今后透析治疗的反复穿刺。提前规划,就是为这条“生命线”的成长预留出宝贵的“成熟期”。
如果等到紧急透析时才开始准备,患者只能先使用临时导管(见上文)。这期间不仅需承受导管置管的风险,还需要在等待内瘘成熟期间(1-2个月内)继续使用该导管,增加导管相关感染的风险。
通过从容地择期手术,血管状况更好,手术成功率更高,术后护理更到位,内瘘的使用寿命也会更长。相关报道表明,提前规划的内瘘,其远期通畅率优于紧急或滞后建立的。
一个成熟良好的内瘘,让患者摆脱导管束缚,洗澡、游泳、日常活动更自由,感染风险更低,治疗体验和生活质量有质的提升。

对于每一位即将开始透析旅程的患者,血管通路的选择是关键的第一步。这条“生命线”的质量,直接决定了未来数年甚至十余年的透析效果与生活状态。
我们的核心建议是:当医生告知您的肾脏功能进入慢性肾脏病4期时,就应主动与肾内科医生及血管通路医师探讨通路规划问题,根据自身情况,在最佳时机做出有利的长远选择。
【血液净化中心血管通路团队】
佛山市妇幼保健院血液净化中心血管通路团队由经验丰富的血透中心医护团队、血管外科医师团队及B超医师团队构成,由高级职称医师领衔,全部经过国内顶级三甲医院的系统化、规范化专科培训或进修培训。可开展包括隧道式透析导管(TCC)植入术、非隧道式透析导管(NCC)植入术、B超引导下内瘘球囊扩张术(PTA)、动静脉内瘘成形术等多种血管通路术式。中心始终秉承“以患者为中心”的服务理念,用专业技术和温暖关怀,守护每一位患者的生命旅程。
【专家介绍】


黎晓磊
主任医师
内科专科主任兼血液净化中心主任
学术任职:
广东省医师协会肾脏内科分会委员
佛山市医学会血液净化分会副主任委员
广东省老年保健协会泛血管疾病专业委员会常务委员
佛山市中西医结合学会肾脏专业委员会副主任委员
技术专长:急慢性肾功能衰竭、原发性肾炎、糖尿病肾病、狼疮性肾炎等继发性肾炎的诊治;痛风性关节炎的诊治;类风湿性关节炎、红斑狼疮、干燥综合征等常见风湿免疫病的诊治;血液透析、血液透析滤过、血液灌流、血浆置换、CRRT等多种血液净化技术、血管通路的建立和维护;妊娠相关肾脏、风湿免疫性疾病的诊治。
承担及参与完成多项广东省科技项目、佛山市科技攻关项目及佛山市医学科学项目,获佛山市科技进步二等奖;获2021年度中国精品科技期刊顶尖学术论文奖。


陈囿元
主治医师
医学硕士
学术任职:
佛山市医学会血液净化学分会常委兼秘书
佛山市医师学会肾脏内科分会委员
佛山市医师学会血液净化学分会委员
佛山市中西医结合学会肾脏专业委员会常委
技术专长:从事肾脏病及血液净化学工作10余年,擅长各类原发性肾小球疾病、糖尿病肾病、痛风性肾病、狼疮性肾病等疾病的诊治;慢性肾功能不全疾病管理;血液净化治疗技术及相关手术操作。
主持佛山市卫健局科研立项1项,发表学术论文10余篇。

蔡素晓
血液净化中心护理负责人
主管护师
学术任职:
广东省护理学会第九届理事会血液透析护理专业委员会委员
广东省护理学会非公医疗机构护理专业委员会青年委员
广东省护理学会适宜技术与专利转化委员会委员
广东省血透中心(非公立)建设与管理分会常委委员
佛山市护理学会血液透析护理专业委员会委员
技术专长:深耕血液净化领域15年,以“技术全面+人文关怀”双维能力,适配妇幼保健院特色诊疗需求,为不同人群肾脏替代治疗提供优质护理。擅长全品类血液净化核心技术,专攻血管通路难题——擅长疑难内瘘穿刺与维护,熟练开展功能不良内瘘溶栓术;创新个性化护理模式,擅长通过耳穴贴压疗法,精准缓解透析患者常见并发症。


王俊扬
普通外科主治医师
医学硕士
技术专长:血透通路的建立与维护,甲状腺、肝胆、周围血管疾病的外科、腹腔镜及微创介入治疗。


区钰研
超声科主治医师
技术专长:血管超声及浅表器官超声,主要负责动静脉内瘘的术前评估、术后监测及并发症筛查。
来源:血液净化中心 陈囿元
审核:内科专科主任兼血液净化中心主任 黎晓磊
编辑:宣教科全媒体编辑部