
人的眼睛就像一台摄像机,镜头相当于晶状体,想象一下,你手中的相机镜头被蒙上了一层雾气,无论怎么调整参数,拍出的照片都模糊不清。

因为患有白内障,他们眼睛里的晶状体由于组织结构受到破坏而出现浑浊,外界光线无法正常在视网膜上成像。不论他们是否佩戴眼镜,不论看远处或是近处的物体,都是模糊的。
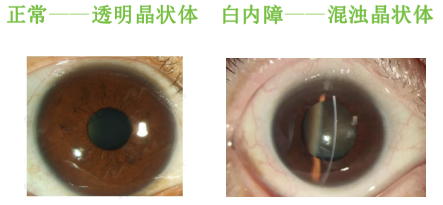
正是白内障患者面临的真实困境——当眼睛的“镜头”逐渐雾化,是等待致完全“失焦”后再处理,还是及时寻求科学干预?佛山市第一人民医院眼科专家彭文艳博士指出:“白内障手术早已告别‘等熟再做’的时代,及时治疗才能守护光明未来。”




在传统白内障手术技术(如大切口囊外摘除术)盛行的年代,医生确实建议患者等待晶状体完全混浊(俗称“成熟”)后再手术。原因有二:
1.技术限制:早期传统白内障手术依赖肉眼操作,混浊的晶状体更易整体取出,降低残留风险。
2.人工晶体匹配难:当时人工晶体型号单一,需根据成熟晶状体厚度推算度数。
然而,这种“被动等待”大大降低了患者的视觉质量,患者可能在数月甚至数年中持续经历视物模糊、色觉失真、夜间眩光、重影等问题,严重时可能诱发青光眼、葡萄膜炎等并发症,伴有眼红、眼痛、甚至恶心、呕吐及头痛等不适症状,甚至永久性失明。




在显微镜下通过2-3毫米的小切口,采用超声乳化术将混浊晶状体乳化吸出,无需等待“成熟”。
彭文艳博士强调:“如今手术时机由患者的生活需求决定。当视力下降或视物模糊影响日常生活(如社交、阅读、驾驶)时,即可考虑手术干预,而非盲目等待到所谓的‘成熟’。”




临床中,彭文艳博士接诊过因“等熟”观念延误治疗的患者:
案例1:王阿婆及其家属误信“白内障成熟后手术更彻底”,结果晶状体过度膨胀诱发青光眼,未引起重视,最终导致视神经不可逆损伤,术后视力仅恢复至0.3。
案例2:张叔因未及时治疗,晶状体皮质溶解导致葡萄膜炎,手术难度和风险倍增。
“晶状体混浊程度越高,手术过程中损伤角膜内皮的风险越大,术后恢复也更慢。”彭文艳博士解释。




定期筛查:50岁以上人群建议每年检查视力、眼压、晶状体透明度及眼底。
紫外线防护:户外佩戴防UV太阳镜,延缓晶体蛋白氧化。
控制慢病:糖尿病、高血压患者需严格管理指标,避免加速白内障发展。
避免外伤:高风险作业戴护目镜,眼部外伤可并发白内障。
谨慎用药:长期全身或眼部用激素者易继发白内障,需定期半年-1年查眼。
营养支持:多摄入富含叶黄素(如菠菜)、维生素C(如柑橘)及Omega-3(如深海鱼)的食物。




“眼药水能治好白内障”→ 不能,手术是唯一治疗手段。
“要等熟透了才能手术”→ 过熟可能引发青光眼、葡萄膜炎等不可逆视力损伤,增加手术难度,降低术后效果。
“术后视力一定1.0”→ 若合并眼底病变(如黄斑疾病),术后视力取决于眼底视网膜或黄斑功能。
“人工晶体有寿命”→ 通常植入后终身使用,无需更换。
专家结语
“眼睛的镜头是唯一能通过手术‘重置’的器官,白内障治疗没有‘最佳时机’,只有‘合适时机’。”
“当您发现视朦不清,请及时就医评估。眼科学的进步,正是为了让您的每一帧风景都清晰可见。”
划重点
白内障手术无需等“成熟”,视力影响生活即可考虑。
拖延治疗可能诱发青光眼、葡萄膜炎等严重并发症。
微创手术联合功能性人工晶体可同步改善视力问题,提高生活质量。

彭文艳副主任医师
中山大学博士研究生,佛山市高层次人才,
擅长:各类型白内障手术和玻璃体视网膜手术。
曾在中山大学中山眼科中心从事临床科研工作十余年,特别在老年性白内障、糖尿病性白内障、高度近视性白内障等各类型白内障及黄斑部病变、糖尿病视网膜病变、各类型视网膜脱离和玻璃体疾病的临床诊断、手术及激光治疗方面积累了丰富的临床经验。以第一作者发表SCI论文 10 余篇。
广东省视光学学会青年委员会副主任委员。

供稿:眼科
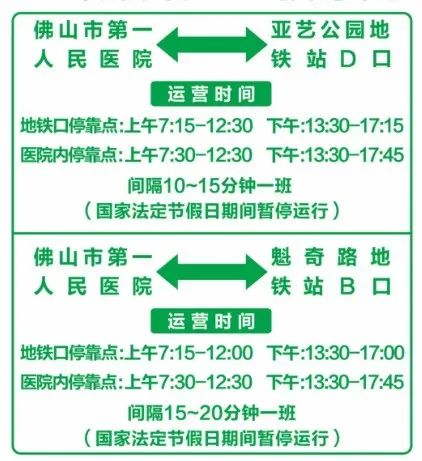
免费地铁接驳巴士候车点
更多医院资讯 请扫码关注我们
